最新消息 醫藥新知 醫藥專欄 健康警訊 保健常識 婦女保健資訊 更年期保健資訊 中老年保健資訊 幼童保健資訊
B群 乳酸菌 葉黃素 蝦紅素 rTG魚油 納豆激酶 海藻鈣 檸檬酸鈣 葡萄糖胺 肝精 琉璃苣油 NMN 兒童鈣片維他命 疏氣膏
大腸息肉是一種由大腸黏膜表面不正常增生的腫起組織。 大腸息肉可分為增生性息肉和腺瘤性息肉。 增生性息肉通常是微小的黏膜突起,常小於0.5公分,不會變成惡性腫瘤,最常發現於直腸或乙狀結腸。
腺瘤性息肉則有轉變成大腸直腸癌的機會可視為是大腸癌的前身。大腸癌已是台灣發生人數最多的癌症,每年新診斷個案已超過一萬多人,去年則有4531人死於大腸癌。衛生署國健局最近提出國內第一份大腸癌統計報告,國人大腸癌的5年存活率整體為56%,較美國的65%為低,經進一步分析發現,國人早期大腸癌的新診斷個案比例僅有21%,遠低於美國的31%。不僅如此,在糞便驗出有潛血反應後,仍有30%的受檢者逃避做後續的大腸鏡檢查,錯失及早發現、及早治療的時機。
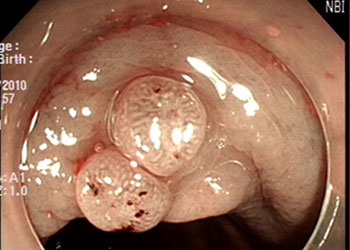
大腸息肉的發生率為年紀愈大、發生率愈高。據統計,50歲時盛行率是20%至30%;70歲時變50%以上,過50歲後,發生情況與增長速度是50歲前的近4倍。因此50歲時做大腸鏡檢查很重要,可在息肉尚未惡性病變時,將其切除。
若有大腸癌或大腸息肉家族史者,應在50歲前至少做過一次大腸鏡檢查,再配合診斷定期追蹤,一般人則在50歲左右進行第一次檢查。
以下族群特別建議要做大腸鏡檢查:
1.年齡大於50歲
2.有大腸息肉病史
3.大腸息肉家族史
4.大腸癌家族史
5.高脂肪飲食
6.抽菸
7.飲酒
8.缺乏運動
9.體重過重
小的息肉通常都不會有症狀,較大的息肉就有可能造成出血現象。有的息肉會造成腸套疊,形成腸阻塞,出現噁心、嘔吐、腹痛等現象。絨毛性息肉有時會造成嚴重的腹瀉。
雖然60%的大腸癌發生在下半段的大腸,其可靠乙狀結腸鏡檢查。但是仍有40%的大腸癌發生於上半段的大腸,因此要診斷是否有息肉或大腸癌以全大腸鏡檢查的準確性最高。
但全大腸鏡檢查要做得好技術門檻較高。台灣目前50至69歲的民眾僅10%有接受大腸鏡的檢查。最主要是因做大腸鏡若技術不純熟常會引起病人極度的不適,讓病人心理畏懼不敢再作檢查。許多醫院因此向病人收取高額的麻醉費用(3000~5000元)來做無痛大腸鏡。其實若熟悉單人操作,同軸縮短法的內視鏡操作技巧,大部分病人都可以在免麻醉的方式輕鬆完成全大腸鏡檢查。
本院99%的病人均用上述方法在免麻醉的方式輕鬆完成全大腸鏡檢查。如此可為病人免除因麻醉所引起的風險如休克,呼吸衰竭,也可不必在做完腸鏡後仍要在恢復室等麻醉藥退去,最後病人也不用多支付健保不支付的麻醉費用。
高脂肪、高蛋白的飲食易引起膽汁分泌。若病人又少吃蔬果,排洩物停在腸內的時間會更久而其中的膽鹽等致癌物質長期刺激腸壁,大腸產生息肉及大腸癌的機會就會增加。因此少吃高脂肪、高蛋白的食物,經常食用富含纖維質的的疏菜、水果,可以減少大便停留在腸內時間,使糞便增加體積並稀釋膽鹽等致癌物質,可減少大腸息肉發生的機率。